
摂食障害は、現代社会で深刻な問題となっています。食事や体型に異常な執着が見られ、心身の健康に重大な影響を与える病気です。
この記事では、摂食障害の症状や原因、そして心と身体のバランスが崩れるメカニズムについて解説します。さらに、摂食障害の特徴や治療方法についても触れ、その重要性を認識できるでしょう。
この記事を読むことで、摂食障害に関する正確な知識を得ることができます。その結果、自身や身近な人の摂食障害に気付くことができ、早期の対応や適切なサポートを行うことができるでしょう。
記事の後半では、不登校克服支援事業Osaka-Childが摂食障害のサポートを行っていることを紹介します。専門の医師や心理カウンセラーによる総合的な治療や家族のサポートを通じて、患者の回復と健康な成長を支援しています。
「ちゃんとしてるのに、苦しい」
「頑張ってるのに、うまくいかない」
——そんな違和感を抱えたまま、ずっと我慢していませんか?
LINEで3分セルフ診断ができます。
あなたの“今の感覚”の正体が、見えてきます。
摂食障害の概要
摂食障害は、主に神経性食思不振症(拒食症)と神経性大食症(過食症)の二つの主要なタイプに分類される疾患です。これらの障害は食事行動に異常を引き起こし、患者の心身の健康に深刻な影響を与える可能性があります。
摂食障害は、体重や食事に対する異常な関心やコントロールの欠如などの特徴を持ちます。過食症では、過度な食欲や大量の食事摂取が見られ、過食後には嘔吐や下剤の乱用が行われることもあります。一方、拒食症では、食べ物の摂取を制限し、極端なやせを追求する傾向があります。
これらの摂食障害は、身体的、心理的、社会的な要因によって引き起こされる可能性があります。女性により頻繁に発症する傾向があり、ストレスや家族関係の問題、身体への不安、ダイエットの影響などが原因とされています。
摂食障害は、患者の健康に非常に深刻な影響を与える可能性があります。体重の変動や栄養不足により、心身の健康が損なわれるだけでなく、重篤な合併症や命に関わるリスクも存在します。
摂食障害の治療には、体重の管理や食事の制限、心理的な支援、行動療法などが一般的に用いられます。また、病院や精神科の受診、カウンセリング、適切な薬物の使用も必要とされます。治療法は個人に合わせて選択されるべきであり、回復には時間と努力が必要です。
摂食障害は、近年増加しており、特に10代の若者に多く見られます。社会的な価値観や外見への過度のこだわり、精神的な負担などが環境に影響を与える可能性があります。早期の診断と適切な治療が重要であり、支援体制の整備も必要です。
摂食障害は、心身の健康に深刻な影響を及ぼす病気であり、早期の発見と適切な治療が必要です。患者やその周囲の人々は、摂食障害についての正しい知識を持ち、適切な支援を提供することが重要です。心理的な健康とバランスの取れた食事習慣の促進は、摂食障害の予防や改善にも効果的です。
摂食障害の症状
* 食事後には吐く癖がある
* 嫌なことがあると、過度に食べてしまう
* 食べ物のことが頭から離れず、勉強や仕事に集中できない
* 食べ始めると食欲が止まらない
* 一人分の食事量を正しく判断できない
* 吐き気や嘔吐の症状がある
* 他人と比較して自分の体型に過度にこだわる
* 周囲から痩せていると言われても、自分は太いと感じる
* 食事後に罪悪感を抱く
* 太ることに対して恐怖心が強い
* 炭水化物を避ける傾向がある
* 身体の病気に特に思い当たることはないが、急激に体重が減っている
* 食品のカロリーについて常に気を使う
* 食事を受け付けない身体の反応がある
* 食後に嘔吐したい衝動が常にある
摂食障害の症状は多岐にわたります。食べた後に意図的に嘔吐する行為や、ストレスや嫌な出来事に対する過食、食事のことが頭から離れず集中力が低下することなどがあります。また、食べ始めると止まらない過食や、一人分の食事量の判断がつかないなどの問題も見られます。
摂食障害の患者は自己イメージに異常なこだわりを持ち、他人と比較して自分が太いと感じることもあります。食べ終わった後には罪悪感を感じたり、太ることへの恐怖心が強くなったりします。さらに、食事に対してカロリーを過度に気にする傾向や、体が食事を受け付けなくなる拒食の症状も現れることがあります。摂食障害に伴う心身の変化は、患者の生活に重大な支障をきたすことがあります。
これらの症状は、摂食障害の重要な特徴であり、患者の心理的健康や身体的健康に深刻な影響を及ぼします。治療においては、摂食障害の診断が重要であり、適切な治療法や支援体制を構築する必要があります。心理カウンセリングや栄養指導、必要に応じた薬物治療などが行われます。摂食障害は、早期の受診と適切な治療によって回復の可能性がありますが、時間がかかる場合もあります。
摂食障害の症状は、個人によって異なる場合がありますが、これらの共通した特徴を持つことが多いです。摂食障害に関する正しい知識を広め、適切な支援や理解を提供することが重要です。
摂食障害の有病率
摂食障害の有病率は、現在では約1000人に1人と推定されています。これは全人口の1‰に相当し、摂食障害が稀な疾患ではなく、一般的な病気であることを示しています。
摂食障害の医学的な詳細な記述は19世紀にまでさかのぼりますが、日本では1960年代に初めて報告されました。その後、患者数は急速に増加し、約1000人に1人を超える有病率が指摘されるようになりました。現代では、誰でも摂食障害に罹患する可能性がある病気と言えます。
摂食障害は都市部でより頻繁に見られる傾向があり、文化的な影響も大きいと考えられています。摂食障害の有病率が高いのは、都市部の環境や社会的な要因が関与している可能性があります。
摂食障害は深刻な疾患であり、患者の心身の健康に重大な影響を及ぼすことがあります。摂食障害に対する適切な治療法や支援体制の整備が必要であり、摂食障害の有病率を減少させるためには、予防や早期の受診と診断が重要です。
#PREP法で書いてください
PREP法とは、結論→理由→具体例→結論の順番で書く文章のテンプレートです。
(結論→理由→具体例→結論は本文中に表記しないでください)
摂食障害の2種類の分類
摂食障害は、主に神経性食思不振症(拒食症)と神経性大食症(過食症)の2つの主要なタイプに分類されます。
拒食症は、極端に食事を制限し、体重増加を恐れて低体重を維持しようとする傾向があります。周囲から見るとやせすぎているのに体重が増えることを不安視し、食事のコントロールが困難な状況になります。
一方、過食症は、一度に大量の食事を摂り、その後自己嫌悪感やうつ状態に陥ることが特徴です。太ることを恐れ、嘔吐や下剤の乱用などの方法で食べたものを体外に排出する行動が見られます。
どちらのタイプの摂食障害でも、食事のコントロールが難しくなりますが、治療を受けることで改善の可能性があります。適切な治療法や支援を通じて、患者の摂食障害は回復していくことが期待されます。
性別と摂食障害
摂食障害は主に若い女性に多く見られる病気ですが、男性も摂食障害を発症する可能性があります。摂食障害の発症率は男性1人に対して女性10人とされています。
この疾患は特に10代から20代の女性に頻繁に見られますが、30代以降や男性にも発症することがあります。性別や年齢によらず、誰でも摂食障害に罹患する可能性があります。
摂食障害が女性に多く見られるのは、社会的な要因や文化的な影響が関与している可能性があります。また、女性に対する外見への社会的なプレッシャーや身体への固定観念も、摂食障害の発症に影響を与える要素とされています。
摂食障害の性別に関する差異を理解し、男性も摂食障害に罹患する可能性があることを認識することが重要です。適切な治療法や支援体制を提供し、男性も含めて全ての患者に対して適切なケアを行う必要があります。
摂食障害の原因
摂食障害の発症には、生物学的要因、心理的要因、そして社会的要因が絡み合っていると考えられています。しかし、具体的な病因はまだ完全には解明されていません。
摂食障害の原因に関する研究は進んでいますが、現時点では明確な病因は明らかではありません。ただし、生物学的要因や心理的要因、環境的要因が複雑に相互作用して摂食障害を引き起こす可能性が推測されています。
家族関係の要因についても研究が行われていますが、家族のあり方が摂食障害の明確な原因となる証拠は存在しません。過度に親の育て方に原因を求める必要はありません。
摂食障害の発症には多くの要因が絡んでいるため、病因を理解するためにはさらなる研究が必要です。病因の解明は治療法や予防策の開発につながり、患者のケアにおいて重要な役割を果たすでしょう。
ダイエットと摂食障害
ダイエットの過程は摂食障害の発症につながることがあります。特に、体重や体型に対する過度な焦点と結果主義の考え方が、摂食障害の一因となることが知られています。
ダイエットを行う際、目標を見失い自信が揺らいだ時に、ダイエットが目標となることがあります。体重計の数字を見てやればできる自分を確認し、安心感を得たいという気持ちがあります。しかし、その過程で「太る」ことが結果の出せない自分に逆戻りすると考え、不安や食欲を抑制する気持ちにつながることがあります。
このような結果主義の考え方により、ダイエットは摂食障害のリスクを高めることがあります。焦点が体重や体型にのみ置かれ、自己評価がその結果に依存すると、食事制限や過食といった異常な食行動が生じる可能性があります。
摂食障害の予防や治療においては、健康的な体重管理やバランスの取れた食事を重視することが重要です。ダイエットの過程で自己評価が揺らぐ場合は、専門家のサポートを受けることや心理的な健康を重視することが推奨されます。結果だけに固執するのではなく、自身の健康と心のバランスを大切にすることが摂食障害の予防につながります。
摂食障害の影響
摂食障害は、患者の身体的な健康だけでなく、精神的な健康にも大きな影響を及ぼします。これにより、日常生活や生活の質が著しく低下することがあります。
摂食障害による長期的な栄養失調は、さまざまな身体的な影響を引き起こします。体重の極端な減少や無月経、低血圧、体毛の密生化、むくみやしびれ、腹部不快感、肝臓・腎臓・胃腸の障害、骨折しやすくなるなどの問題が起こることがあります。
さらに、嘔吐や下剤の乱用により、体内のナトリウム、カリウム、塩化物などの電解質のバランスが崩れます。深刻な場合には心不全を引き起こし、命に関わる状況に至ることもあります。
精神的な健康への影響も重要です。摂食障害は自尊心や自己評価を低下させ、不安やうつ症状、身体への否定的なイメージを引き起こすことがあります。日常生活においては、食事や食べ物に対する制限や不安、食事に関連する社会的な制約などにより、人間関係や活動の制約、生活の制約が生じることもあります。
摂食障害の影響は深刻であり、治療と支援の必要性が高まります。総合的なアプローチによる治療や専門家のサポートによって、身体的な健康と精神的な健康の回復を目指すことが重要です。患者の生活の質を向上させるためには、個々の症状や状況に応じた適切な支援と治療が必要とされています。
摂食障害は、患者の精神的な健康にも大きな影響を及ぼします。情緒不安定や孤独感が強まり、生きることがつらく感じられることがあります。また、強いこだわりが生じ、自己の悪循環から抜け出そうとしてもなかなかできず、自己評価が低下し、自分自身を価値のない存在と感じることもあります。
摂食障害による心理的な影響は深刻であり、患者の生活の質を著しく低下させます。日常的なストレスや社会的な制約に加え、自己のこだわりや否定的な思考が悪循環を生み出し、摂食障害の症状を強める可能性があります。
このような心理的な影響は、治療と支援の重要性を示しています。患者の心理状態や心理的ニーズに応じた適切な治療法やカウンセリングが必要です。心理的な健康の回復は、身体的な健康と同様に重要であり、総合的なアプローチが求められます。
摂食障害を抱える患者のこころのケアは、専門家のサポートや家族や社会の支援も不可欠です。理解と共感に基づく支援体制が整えられ、適切な治療や心理的な援助が提供されることで、患者のこころの健康の回復と生活の質の向上につながるでしょう。
情緒の変動
摂食障害の患者は、しばしば情緒の変動が激しくなる傾向があります。このような変動は、自己評価や依存と自立といった心理的な側面と密接に関連しています。
患者の情緒の変動は極端な自己評価や依存と自立の気持ちの両極端を経験することによって現れます。自分自身に対して「やれる自分」「ダメな自分」といった極端な評価が交互に浮かび上がります。思春期の心理的な発達もこの情緒の変動に大きく関与しています。
患者の情緒の変動には、周囲の人々も戸惑うことがあります。どのように接して良いのか、相手の本心はどこにあるのかという疑問が生じます。しかし、このような情緒の変動は、患者が揺れ動いている状態であることを理解しましょう。
摂食障害の患者の情緒の変動は、彼らの心理状態に深く関わっており、理解とサポートが必要です。患者自身が抱える葛藤や感情の揺れ動きに対して、共感と支援を示すことが重要です。適切な治療と心理的なケアを提供することで、患者の情緒の安定と心理的な健康の回復を促すことができます。
摂食障害の典型的な行動
摂食障害には、特定の行動が典型的に見られます。これらの行動は、食事に関する制限や異常な食事習慣、そして体重の極端な変動と関連しています。
摂食障害の典型的な行動には、以下のような特徴があります。まず、食品へのこだわりがあります。患者は特定の食品に執着し、それ以外の食品を避ける傾向があります。また、料理を作り家族に食べさせることを強制することがあります。
さらに、摂食障害の患者は人前で食事をすることを避ける傾向があります。食事の際に不安や恥ずかしさを感じ、他人に見られることを避けるために食事を回避します。また、夜中に起きて食べるという行動も見られることがあります。
さらに、摂食障害の患者は食品の買い置きを避ける傾向があります。家にある食品を制限したり、無駄にせずにすべて食べてしまうことがあります。
これらの典型的な行動は、摂食障害の症状の一部であり、患者が病気に苦しんでいることを示しています。治療と支援を通じて、患者が健康的な食事習慣を身につけ、適切な体重管理を行えるようにサポートすることが重要です。
現在の研究では、以下のような要因が摂食障害の発症に関与していると考えられています:
* 生物学的要因: 食欲やうつ、不安、衝動性に関連する脳内セロトニン系の異常機能や、うつ病に似た脳内アドレナリン系の異常機能などが関与しているとされています。
* 心理的要因: 自我発達の未熟さ、成熟を嫌う傾向、感情の抑制が容易であること、自立と依存の葛藤などが摂食障害の発症に関連していると考えられています。
* 社会的要因: 受験や友人関係、親子関係などのストレス、また女性を中心としたヤセを美化する風潮などの社会的な要因も、摂食障害の発症に影響を与えると考えられています。
摂食障害の発症には、生物学的、心理的、そして社会的な要因が絡み合っていると考えられています。現在の研究では、以下のような要因が摂食障害と関連しているとされています。
生物学的な要因としては、食欲やうつ、不安、衝動性に関係する脳内セロトニン系や脳内アドレナリン系の機能異常が考えられています。これらの生物学的な異常は、摂食障害の症状と関連している可能性があります。
心理的な要因としては、自我発達の未熟性や成熟を嫌う傾向、自分の感情を抑え込みやすい性格、そして自立と依存の葛藤が挙げられます。これらの要因は、個人の心理的な特性や心の成熟度に関連しており、摂食障害の発症に影響を与える可能性があります。
社会的な要因としては、受験や友人関係、親子関係などのストレスが挙げられます。また、女性を取り巻くヤセを美化する風潮も社会的な要因として関与しています。これらの要因は、個人が経験する環境や社会的な圧力が摂食障害の発症に影響を与える可能性があります。
これらの要因は複雑に絡み合っており、摂食障害の発症に寄与していると考えられています。ただし、摂食障害の発症には個人差があり、明確な原因を特定することは困難です。さまざまな要因を考慮しながら、総合的な治療と支援が必要です。
摂食障害に類似している異食症について
異食症は、摂食障害の一種であり、栄養価のないものや食べ物ではないもの(例:髪の毛、土、紙など)を定期的に摂取してしまう病気です。この行動が2歳未満の子供に見られる場合は通常の発達とされますが、2歳以上で継続し、1か月以上続く場合に異食症と診断されます。異食症はストレスが原因であると考えられています。
異食症は摂食障害の一形態であり、その原因として、栄養不足による味覚の変化が挙げられます。無理なダイエットなどによって栄養不足に陥ると、亜鉛のような重要な栄養素も不足するため、土などに含まれる亜鉛を求めてしまうこともあります。
異食症は摂食障害の中でも特殊な症状を持ち、治療や支援が必要です。栄養面や心理面のケアが重要であり、栄養士や心理療法士といった専門家のサポートが求められます。異食症の症状を持つ人々には適切な治療法と支援を提供することで、健康的な食事習慣の回復と心身の健康を促すことが目指されています。
栄養不足による異食症では、氷を食べることが見られますが、具体的なメカニズムはまだ解明されていません。対策としては、まず栄養をしっかり摂取することが重要です。他にも、ストレスや栄養不足以外の要因として、自閉症や知的能力障害、統合失調症などの精神疾患や認知症との併発が考えられます。
異食症による問題として、硬い物や石を食べることによる消化管の損傷や、消化されにくい物を摂取することによる腸の詰まりが挙げられます。これにより、嘔吐や吐血、下血の症状がしばしば見られます。特に子どもの場合は、手の届く範囲に異物を置かないようにし、監視を徹底する必要があります。大人の場合は、適切な栄養摂取が重要です。
異食症の改善が見られない場合は、ストレスなどが原因であることが多いため、心療科などの専門医を受診することを検討しましょう。適切な治療やサポートを受けることで、改善の可能性があります。摂食障害に関する研究や情報の収集も重要であり、医療機関や医師への相談も役立ちます。
異食症による栄養不足や身体への影響は深刻であり、心理的な支障も引き起こす可能性があります。そのため、個人の心理面や環境への配慮も重要です。カウンセリングやサポートグループの利用、適切な医療機関の受診など、総合的なアプローチが求められます。異食症への理解と支援が重要であり、社会的な関係や仕事への影響も考慮する必要があります。
拒食症(神経性やせ症)について
神経性やせ症は摂食障害の一種であり、患者は自身の体重や体型の感じ方に障害を抱えます。彼らは明らかにやせていても、それを異常だと感じることがありません。食事量を制限して体重を減らす一方で、過食の行動に走ることもあります。その場合、嘔吐や下剤の乱用などを通じて体重の増加を防ぎます。この病態はかつては神経性無食欲症や拒食症と呼ばれていましたが、食欲が完全にないわけではなく、過食の傾向もあるため、神経性やせ症という新しい病名が提唱されています。
神経性やせ症の治療には心身両面のケアが不可欠ですが、低栄養状態が進行するほど治療が難しくなるため、早期の対応が求められます。この疾患にはさまざまな要因が関与しており、ストレスや家族の影響、女性に多いなどの特徴があります。食べ物や体重に対する異常なこだわりや、ダイエットの過度な追求が病態の原因となることもあります。
治療法は個々の患者に合わせてカスタマイズされますが、摂取カロリーや食事内容の制限、心理的なサポート、適切な運動などが一般的に取り入れられます。また、嘔吐や下剤の乱用といった行為に対してもコントロールを行い、問題の改善を図ります。心理療法や家族の支援も重要であり、病院や精神科の受診が必要な場合もあります。
神経性やせ症は身体だけでなく心にも大きな影響を及ぼします。精神的な健康に関する問題や抑うつ、恐怖などの症状も見られることがあります。早期の診断と適切な治療のもとで、回復の可能性はありますが、深刻な状況に陥ることもあるため注意が必要です。周囲の支援と理解が重要であり、社会的な関係や仕事への影響も考慮されるべきです。
神経性やせ症に苦しむ患者やその家族は、専門のカウンセリングやサポートグループを利用することが推奨されます。また、摂食障害に関する研究や情報も積極的に収集し、適切な医療機関や医師の受診を検討することが重要です。このような取り組みによって、摂食障害の予防や治療効果の向上が期待されます。
症状の概観
拒食症は、摂食障害の一種であり、極端な体重減少や体重への過度な恐怖、自己認識の歪みが特徴です。
身体症状としては、体重が正常下限を下回り、成人ではBMIが15kg/m2未満となることが最重度の診断基準とされます。患者はやせているにもかかわらず、活発に活動する傾向がありますが、筋力低下や疲れやすさを経験するようになります。低血圧、心拍数低下、低体温、無月経、便秘、下肢のむくみ、背中の濃い産毛、皮膚の乾燥、てのひらや足の裏が黄色くなるといった変化が見られます。嘔吐や下剤の乱用により唾液腺の腫れや手に吐きだこが生じることもあります。血液検査では、脱水、貧血や白血球減少、肝機能異常、低タンパク血症、高コレステロール血症などが確認されます。さらに、電解質異常、骨粗しょう症、腎機能障害も合併することがあります。低体重が長期間続くと脳の萎縮も見られるようになります。
拒食症の症状は身体的な問題を引き起こし、重篤な影響を及ぼします。適切な治療やサポートが必要であり、栄養摂取のコントロールや問題の改善が求められます。早期の診断と適切な治療が重要であり、心理的な健康や身体への影響にも配慮する必要があります。総合的なアプローチと専門医の支援により、回復の可能性があります。摂食障害についての理解と支援が重要であり、家族や社会的な環境のサポートも欠かせません。
拒食症には身体症状と精神面での変化が見られます。
身体症状としては、体重が正常下限を下回り、成人ではBMIが15kg/m2未満となることが最重度の診断基準です。患者はやせているにもかかわらず活発に活動する傾向がありますが、筋力低下や疲れやすさを感じるようになります。低血圧、心拍数低下、低体温、無月経、便秘、下肢のむくみ、背中の濃い産毛、皮膚の乾燥、てのひらや足の裏が黄色くなるといった変化がみられます。過食や嘔吐がある場合には唾液腺の腫れや手に吐きだこが現れることもあります。血液検査では脱水、貧血や白血球減少、肝機能異常、低タンパク血症、高コレステロール血症などがみられます。また、骨粗しょう症や腎機能障害も起こることがあり、低体重が長期間続くと脳の萎縮もみられます。
精神面では、やせによる影響でうつ気分や不安、こだわりが強くなります。患者はやせていることに満足感を得ていますが、自尊心の低下が根底に存在しています。自身がやせていると思っていないため、周囲の人々との関係が悪化することもあります。体力の低下に伴い、学業や仕事の能率も低下し、日常生活にも支障が出ることがあります。
拒食症は身体的な問題を引き起こすだけでなく、精神的な変化ももたらします。適切な治療とサポートが必要であり、栄養のコントロールや問題の改善が求められます。早期の診断と適切な治療が重要であり、心理的な健康と身体への影響にも配慮する必要があります。総合的なアプローチと専門医の支援によって、回復の可能性があります。摂食障害に関する理解と支援が重要であり、家族や社会的な環境のサポートも不可欠です。
拒食症においては、精神面でも変化が見られます。やせることで一時的な満足感が得られますが、実際には自尊心の低下が根底に存在しています。患者自身は自分がやせているとは思っておらず、周囲の人々との関係が悪化することがあります。また、体力の低下に伴い、学業や仕事の能率が低下し、日常生活にも支障が出ることがあります。
拒食症の精神面の変化は重要であり、治療や支援の対象となります。うつ気分や不安、こだわりが強くなることが特徴であり、心理的な健康を取り戻すためにも適切なアプローチが必要です。心理的な問題を解決し、自尊心の回復を支援することが重要です。
拒食症は個人だけでなく、家族や社会的な環境にも影響を及ぼします。そのため、家族や周囲の人々の理解とサポートが不可欠です。心理的なサポートや専門家の治療によって、精神面の問題を改善することが可能です。摂食障害に苦しむ患者の健康と幸福のために、適切な支援が必要です。
進行と予後
拒食症は徐々に進行し、適切な治療がなければ長期間続く可能性があります。特に重度の場合は命に関わるリスクもあります。
この疾患は多くの場合、ダイエットを契機に発症します。体重を減らすことで一時的な達成感や満足感を得るものの、それに続く極端な食事制限や偏った食事の追及によって悪循環に陥ります。その結果、極度の低栄養状態となります。また、過食や嘔吐の行動が繰り返されることで、病気が長期化することもあります。このような状態では神経性過食症の状態に変わることもあります。
拒食症による低体重や低栄養は、重篤な身体の影響を引き起こし、最悪の場合は命にかかわることもあります。適切な治療が必要です。
この疾患は進行性であり、早期の治療が重要です。適切な治療によって、患者の身体的な回復と精神的な健康の回復を促すことが目指されます。継続的なサポートや治療プランの調整が必要であり、患者の状態に合わせたケアが求められます。
予後は個人によって異なりますが、早期の診断と治療の開始が予後の改善につながることがあります。適切なサポートと専門的な治療により、患者の状態が安定し、健康的な生活を取り戻すことが目指されます。
治療法
拒食症の治療には心理療法、栄養療法、そして場合によっては薬物療法など、多角的なアプローチが必要です。
治療の目標は、食行動の改善、身体的な回復(体重増加や月経の回復)、心理的な偏った考え方の改善、学校や職場での適応の改善などです。心理療法の中でも、認知行動療法や家族療法が有効とされています。これらの心理療法は、患者が健康的な食事行動を身につけることや、拒食症に関連する心理的な問題を解決するのに役立ちます。
薬物療法としては、一部の向精神薬が使用されることもありますが、これらの薬物は主に偏った考え方を柔らかくする効果があります。ただし、薬物療法だけでは問題を解決することはほとんどありません。心理療法との組み合わせが必要です。
拒食症の治療は個別の患者の状況に応じてカスタマイズされます。定期的な栄養相談や監視が行われ、患者の食事摂取や体重の管理が行われます。また、家族や支援システムのサポートも重要です。継続的な治療やフォローアップケアが必要であり、早期の介入と適切な支援が予後の改善につながることがあります。
拒食症の治療は時間がかかる場合がありますが、適切なアプローチと支援を受けることで、患者は回復の道を歩むことができます。治療プロセスは患者にとっての負担が少なく、持続可能な方法で行われるように計画されます。
拒食症の治療において、ご本人の受診には抵抗感を持つ方も多いかもしれませんが、ご家族の協力を得て、勇気を出して受診することが重要です。
治療の第一歩は、低栄養や低体重がこころや体に与える影響を正しく理解することです。その上で、三食規則正しく食べ、健康的な食事に心と体を慣らしていくことが目標となります。主治医のアドバイスを受けながら、適切な食事量を摂ることがお勧めです。
治療の過程で、「食べたいけれども怖い」「体重を増やさないといけないけれども増やすのが怖い」といった強い戸惑いが生じることもあります。このような場合は、主治医に相談しましょう。毎回休まずに受診し、三食食べても体重が急激に増えないことを実感することは、食事や体重に対する偏った考えを少しずつ変えていく上で重要です。また、栄養が改善されるだけでも考え方が柔らかくなることが多く見られます。
拒食症の治療には時間がかかることがありますが、ご本人とご家族の協力を得ながら、持続可能な方法で治療を進めていきましょう。定期的な受診と適切な食事摂取によって、回復の道を歩んでいくことが可能です。このプロセスで患者自身が少しずつ健康的な食事と体重に対する考え方を変えていけるよう、サポートと指導が行われます。
家庭、学校、職場での人間関係は、拒食症の進行に大きく関与していることがあります。そのため、ご家族と共に受診することをお勧めします。
一般的には、外来治療から治療が開始されますが、体重が著しく低い状態や体力が極端に弱っている場合、急激な体重減少や電解質異常など体の異常がある場合には、入院治療が必要となることがあります。また、外来治療で改善が見られない場合は、ご本人とご家族と相談の上、入院治療が選択されます。低体重が著しくなくても、入院治療の効果が期待される場合もありますので、主治医とよく相談しましょう。
拒食症の治療においては、病気の進行を抑えるために早期の治療が重要です。治療の経過に合わせて、身体的な改善(体重増加や月経の回復)、食行動の改善、心理的な偏った考え方の改善などが目標となります。心理療法(認知行動療法、家族療法など)が有効な治療法として用いられます。また、一部の向精神薬が偏った考え方を柔らかくする効果がある場合もありますが、薬物療法だけでは問題は解決しません。
拒食症の治療は時間を要することがありますが、主治医との協力と定期的な受診を通じて、持続可能な方法で治療を進めていきましょう。治療の過程で、健康的な食事と体重に対する偏った考え方を少しずつ変えていくことが目指されます。家族のサポートと指導も重要です。
神経性過食症の特性
神経性過食症は、食のコントロールができず、頻繁に過食をしてしまう病気です。嘔吐など、体重を増やさないための行動も見られますが、これらの症状は人前では目立ちません。自己判断で病気と認識せず、援助を求めないことがあります。治療を受けないままでは、身体症状の悪化やうつ症状や不安の増大が起こる可能性もあります。
神経性過食症と通常の「やけ食い」などの行動をはっきり区別するのは難しい場合もありますが、病気の特徴を理解し、多くの症状が当てはまる場合は医療機関に相談することが重要です。
神経性過食症の治療では、摂食行動の改善とともに、心理療法や栄養療法が用いられます。治療には時間がかかる場合もありますが、専門の医師やカウンセラーのサポートを受けることで回復の道を歩むことができます。家族や身近な人々の理解と支援も重要です。早期の治療を受けることで、神経性過食症の症状を軽減し、健康な生活への復帰を目指しましょう。
症状の解説
神経性過食症は、摂食障害の一種であり、特徴的な症状として反復的な過食エピソードとそれに続く自己嫌悪や罪悪感があります。
神経性過食症では、大量の食物を一気に摂取する「むちゃ食い」が特徴的です。自己の意志力で食事を制御できると思われがちですが、実際には自分で止められず、コントロールできない感覚が強い場合がほとんどです。米国精神医学会の診断基準では、週に1回でも過食があれば治療が必要とされています。
神経性過食症の症状は、周囲からは目立ちにくいため、本人自身も病気と認識せず、援助を求めないことがあります。しかし、病気の特徴を理解し、過食の頻度や影響が多い場合は、医療機関での相談が重要です。
治療は、摂食行動の改善を目指すとともに、心理的なアプローチや栄養療法が行われます。神経性過食症の治療には時間がかかる場合もありますが、適切な専門医やカウンセラーのサポートを受けることで、症状の軽減や回復を促すことができます。
周囲の理解や家族の支援も重要です。早期の治療を受けることで、神経性過食症の症状を軽減し、健康な生活を取り戻しましょう。
神経性過食症では、体重を増やさないための行動として、嘔吐や下剤の使用が見られます。過食の時間以外は絶食する場合もあります。嘔吐が続くと唾液腺が腫れたり、胃酸によって歯の表面が溶けたりすることがあります。また、嘔吐や下剤の乱用によりカリウムが失われ、不整脈が生じることもあります。体重が正常でも、血液検査や心電図検査が必要です。
神経性過食症では、過食とそれに伴う行動が身体に悪影響を及ぼすことがあります。嘔吐や下剤の乱用は身体への負担が大きく、唾液腺の腫れや歯の被害、カリウムの欠乏による不整脈などの問題が起こります。体重だけでなく、身体の健康状態も重要であり、病院での検査や治療が必要とされます。
神経性過食症の治療では、過食行動や嘔吐・下剤の使用を減らすことが目標となります。心理的なアプローチや栄養療法が行われ、身体的な問題を解消するためのサポートが行われます。治療を通じて、過食行動による身体への悪影響を軽減し、健康的な生活を取り戻すことが重要です。
また、本人や周囲の理解とサポートも必要です。神経性過食症に苦しむ人々が早期に適切な治療を受けることで、身体的な問題や心理的な負担を軽減し、回復に向かうことができます。
神経性過食症の人々は、体重によって自己評価が変わり、気分の浮き沈みを経験します。わずかな体重の増加でも自分の存在価値がないと感じることがあります。また、完璧主義の傾向があり、わずかな体重増加でも失敗だと考える傾向があります。過食の後は体重の増加や疲労感から学校や職場に行けなくなることもあり、過食に多額のお金を費やすなど、生活にも影響が現れることが少なくありません。
神経性過食症では、心理的な側面でもさまざまな問題が生じます。体重に対する強いこだわりや完璧主義の傾向により、自己評価や気分が大きく変動します。わずかな体重増加でも自己否定の感情が高まり、生きる価値がないと感じることもあります。また、過食の後は体重増加や身体的な疲労感が現れ、日常生活に支障をきたすことがあります。さらに、過食による経済的な負担も生じることで、生活にも大きな影響を及ぼします。
神経性過食症の治療では、心理的な側面の改善も重要です。自己評価や体重への過度なこだわりを緩和し、完璧主義から解放されることが目標となります。心理療法やカウンセリングにより、自己受容や健康的な思考のパターンを促進し、心理的な安定を取り戻すことが重要です。また、家族や周囲のサポートも大切であり、共感や理解を得ることで回復への道が開かれます。
経過と最終的な結果
神経性過食症の経過は慢性的なものであり、自己評価の低下やうつ病の発症などのリスクが存在します。
神経性過食症の経過は様々であり、症状が始まるタイミングや発症のきっかけは異なります。病状が進行する過程で神経性やせ症から発症する場合もありますし、軽いダイエットの後に症状が現れることもあります。ストレスによる過食行動が習慣化し、それに嘔吐が加わるケースもあります。過食と嘔吐や下剤の乱用のバランスによって、体重は低下することもあれば正常な範囲内にとどまることもあります。嘔吐行為が激しくなると、過食嘔吐の悪循環が続き、症状が長期化しやすいとされています。また、うつ病やアルコール乱用と重なるケースもあり、このような場合には神経性過食症以外の症状にも注目し、総合的な治療が必要となります。
神経性過食症の経過は個人によって異なりますが、慢性的な病状であるために早期の治療が重要です。適切な治療を受けることで、自己評価の改善や心理的な安定を回復させることができます。また、病状の進行を抑えることで、うつ病や他の症状の悪化を予防することも可能です。継続的なサポートや適切なフォローアップを通じて、神経性過食症の経過をコントロールし、最終的には健康な状態へと向かうことが目指されます。
治療選択肢
神経性過食症の治療は心理療法を中心として行われます。特に、コグニティブ・行動療法が最も効果的な治療法とされています。
治療の目的は、過食嘔吐の頻度を減らし、うつ症状や自信の低下を改善し、生活の中での適応をサポートすることです。多くの患者は、「過食をやめたい」という希望を抱いていますが、過食以外がほとんど絶食状態であるため、過食を完全に止めることは難しい場合があります。治療の初期段階では、「過食ゼロ」よりも、食事の規則性やコントロール感を取り戻すことを目指します。そのために、日常生活のパターンを把握し、生活のリズムを整えます。さらに、薬物療法や心理療法(特に認知行動療法)が行われます。
コグニティブ・行動療法は、過食行動に関連する思考や行動パターンを改善することに焦点を当てています。具体的な治療手法としては、食事日誌の記録や反省、問題解決スキルの習得、ストレス管理技術の学習などが含まれます。患者は自己観察力を高め、過食行動への対処法を身につけることで、適切な食事摂取と自己管理を実現することが目指されます。
神経性過食症の治療においては、専門家の指導の下で継続的なサポートが重要です。治療の過程で患者の意欲やモチベーションをサポートし、リカバリーへの道を歩んでいくことが目標となります。個別の状況やニーズに合わせたアプローチが取られるため、治療計画は個々の患者に合わせてカスタマイズされます。適切な治療法を選択し、継続的な支援を受けることで、神経性過食症の症状の改善や健康な生活の回復を実現することが可能です。
神経性過食症の治療には、薬物療法と認知行動療法が有効です。抗うつ剤としてのSSRIなどの薬物は、過食嘔吐行動を減らす効果があるとされています。しかし、長期的な効果についてはまだ十分に明らかではなく、薬物だけでの完治は難しいと考えられています。
認知行動療法は、神経性過食症の症状やその背景に関連する思考や行動パターンを改善することに焦点を当てた治療法です。患者自身が症状や気持ちを記録し、それを検討しながら症状のコントロールについて考えていくアプローチです。食事日誌の記録や問題解決スキルの習得、ストレス管理技術の学習などが行われます。
治療は通常、外来診療で行われますが、生活リズムの改善が困難な場合や身体症状が重い場合、うつ症状が強い場合には、入院治療が必要な場合もあります。入院治療では、薬物の調整や閉鎖病棟での治療が行われます。
神経性過食症の治療では、個別の状況やニーズに合わせて治療計画が立てられます。専門家の指導の下で継続的なサポートが行われ、患者の意欲とモチベーションをサポートしながら回復への道を歩んでいきます。適切な治療法を選択し、継続的な支援を受けることで、神経性過食症の症状の改善や健康な生活の回復が実現されることを目指します。
過食症(Binge Eating Disorder)の理解
過食症(Binge Eating Disorder)は、摂食障害の一種であり、制御不能な過食エピソードが特徴です。この疾患は、定期的に大量の食べ物を摂取し、食事中の制御感を失い、食後に自己嫌悪感や罪悪感を抱く傾向があります。過食症は、嘔吐や断食などの代償行動を伴わないため、神経性過食症とは異なります。生涯有病率は約1-5%で、摂食障害の中でも比較的高い頻度で見られます。診断には米国精神医学会の基準(DSM-5)が用いられ、特定の基準を満たす必要があります。過食症の理解と予防・治療の向上は重要であり、適切な支援と治療法の提供が求められています。過食症の影響は体重や身体の健康に加え、心理的な問題や社会的な支障にも及ぶことがあります。
過食症の概念
過食症は、制御不能な過食のエピソードが特徴的な摂食障害であり、その後の嘔吐や断食などの補償行動は伴いません。
過食性障害は、自己のコントロールが効かない過食(むちゃ食い)を繰り返すことが特徴です。ただし、過食によって体重の増加を防ぐための過度な運動や嘔吐、下剤の使用などの不適切な代償行動は伴いません。過食とは、単に食べ過ぎることではなく、短時間に大量の食べ物を摂ることを指します。また、自分で食べることをコントロールできないという感覚も伴います。過食性障害では、不適切な代償行動を行わないため、体重が増加しやすく肥満が多く見られます。
過食性障害は、他の摂食障害や肥満とも関連があります。表1では摂食障害の特徴を示しており、図1では過食性障害と他の摂食障害や肥満との関連が示されています。
過食症は、食事の制御が難しく、自己の食べる行動にコントロールが効かない状況が繰り返されます。この特徴を理解し、適切な治療方法を選択することが重要です。患者の状況に応じて治療計画が立てられ、心理的なサポートや適切な指導が行われます。過食症には個別の症状や体質の違いがあり、それに応じたアプローチが必要です。摂食障害に苦しむ患者の回復と健康な食事習慣の確立をサポートするために、専門家の指導の下で治療が行われます。
疫学の観点から
過食症は一般人口の約1-5%を影響すると推定されており、摂食障害の中でも比較的高い有病率を示します。
過食性障害の生涯有病率は約2.0%前後であり、男性の場合は1.4-2.0%、女性の場合は2.6-3.5%と女性に多い傾向があります。しかし、神経性やせ症や神経性過食症と比較すると、過食性障害では性差が少なくなっています。過食性障害の平均発症年齢は約24歳であり、思春期にもみられます。過食性障害では体格指数(BMI)が高い傾向があり、過食性障害患者の約30.7%が過体重(BMI≥25kg/m2)、約36.2%が肥満(BMI≥30kg/m2)と報告されています。高度肥満(BMI≥35kg/m2)が主体である肥満外科希望者の過食性障害併存率は約17%です。
過食症は、一般人口に広く影響を及ぼしており、特に女性に多くみられます。過食症の疫学的な理解は、予防や適切な治療のために重要です。また、BMIの上昇や肥満との関連も明らかにされており、過食症の管理においても重要な要素となっています。さらなる研究と効果的な予防・治療の開発により、過食症の有病率の低下や患者の健康の向上を目指すことが重要です。
症状と診断基準
過食症の症状には、定期的な過食エピソード、食事中の制御感の喪失、食後の強い自己嫌悪感や罪悪感などがあります。
米国精神医学会の診断基準(DSM-5)によれば、過食症の診断基準は以下の通りです。まず、基準Aでは、ある時間内に大量の食べ物を摂取し、コントロールできない感覚を伴うことが要件とされています。さらに、基準Bでは、5つの項目のうち3つ以上を満たす必要があります。基準Cでは、明らかな苦悩が存在することが求められます。また、基準Dでは、3ヶ月間に少なくとも週1回の頻度で過食エピソードがあることが要件とされています。もし、定期的に不適切な代償行動を行っている場合は、過食症の診断基準には合致しないとされています。
過食症の診断には特定の基準を満たす必要があり、それによって一般的な過食行動との区別がされます。診断基準の適用により、過食症の患者を特定し、適切な治療やサポートを提供することが重要です。診断基準は臨床家や研究者にとって有用なツールであり、過食症の症状の理解と予防・治療の向上に役立つものとなっています。
摂食障害としての精神病理
過食症の患者は、食事と感情の密接な関連性を持つことが一般的であり、食事はストレスや不安の緩和手段として機能することが多いです。神経性過食症と比較して、過食性障害患者は一般的に食事や体重に関する不安やとらわれが少ないとされています。また、食事抑制のレベルも低い傾向にあります。ただし、過食をコントロールできない肥満患者と比較すると、過食症の患者は過食に対する制御が難しく、食事や体重に対するとらわれが強く、身体への不満足感も大きいと報告されています。摂食障害としての過食症は、食事と心理的な側面が密接に関わり合っており、この精神病理の理解は過食症の治療や予防において重要です。
併存する精神疾患
過食症は他の精神疾患との併存がよく見られます。過食性障害患者の約67%は生涯において少なくとも1つの他の精神障害を経験し、気分障害を経験した患者は47%、不安障害を経験した患者は41%と報告されています。現在の過食性障害患者の中にも37%が少なくとも1つの他の精神障害を有しており、特に不安障害や気分障害が多い傾向があります。さらに、薬物使用や乱用(22%)、ギャンブル依存(5.7-18.7%)、買い物依存(7.4-18.5%)などの行動依存も過食性障害患者に見られることがあります。過食症は他の精神疾患との関連が強く、綜合的なアプローチが必要とされる場合があります。
治療のアプローチ
過食症の治療では、主に心理療法を用いて過食のエピソードを減らし、自己価値観と食事との関連を再評価します。心理療法は摂食障害の治療において重要なアプローチであり、患者が食事や体重に対する考え方や行動を改善するための支援を提供します。具体的な心理療法の手法としては、認知行動療法や対人関係療法、弁証法的行動療法などがあります。これらのアプローチは、過食症の発症に関わる心理的要因を理解し、適切な対処方法を見つけるために役立ちます。心理療法の目標は、過食の頻度を減らし、患者が自己価値観や食事との関連を再評価し、健康的な食事パターンと心理的な健康を促進することです。心理療法は個別セッションやグループセラピーなどの形式で行われ、患者のニーズや状況に合わせてカスタマイズされます。心理療法は単独で行われることもありますが、場合によっては薬物療法との組み合わせも検討されることがあります。総合的な治療アプローチにより、患者の回復と心理的な健康の向上をサポートします。
心理療法
過食症の治療には、認知行動療法、対人心理療法、弁証法的行動療法などの心理療法が主要なアプローチとされています。治療ガイドラインでは、ガイド付きの自助プログラムが第1選択肢とされ、集団認知行動療法が第2選択肢、個人認知行動療法が第3選択肢とされています。認知行動療法は、食事のパターンの正常化を目指し、患者の行動や認知を修正してストレスへの対処能力を向上させ、過食の頻度を減らすことを目指します。このアプローチの効果は長期的に持続し、精神病理も改善されることが示されています。対人心理療法は対人関係の困難に焦点を当て、同様に長期的な効果が報告されています。また、感情の調節や苦痛への耐性、対人効果に焦点を当てた弁証法的行動療法も、過食性障害や関連した精神病理の減少に有望です。最近では、過食症の症状に対するセルフヘルプ形式の治療が注目されており、多くのセルフヘルププログラムが認知行動療法に基づいて開発されています。心理療法は過食症の治療において重要な役割を果たし、患者の回復を促すための有力な手段となっています。
薬物療法
薬物療法は過食性障害の主要な治療法ではありませんが、抑うつ症状と体重管理に対処するために補助的に使用されることがあります。セロトニン再取り込み阻害剤(SSRI)という抗うつ薬は、過食症の頻度を減らす効果があるとされていますが、減量に対しては望ましい効果が見られていません。薬物療法は過食性障害に対してのみならず、抑うつ症状の改善や体重管理のサポートとして考慮される場合がありますが、その主要な効果は過食症の頻度の減少にあります。適切な薬物療法は個々の患者に合わせて検討されるべきであり、治療計画の一部として他のアプローチと組み合わせられることがあります。心理療法と薬物療法の組み合わせは、総合的な治療効果を向上させるために重要な役割を果たすことがあります。
病状の進行と結果
適切な治療を受けることにより、過食症の患者は一般的に良好な予後を示します。過食性障害の経過に関するエビデンスはまだ十分ではありませんが、一般的には過食性障害の長期的な転帰が他の摂食障害よりも良好であることが示されています。過食性障害から他の摂食障害への移行のリスクは低く、神経性過食症への移行が増加したとする報告はほとんどありません。治療を受けた過食性障害の患者の50〜80%が寛解に至っています。心理療法や心理療法と薬物療法の併用は、薬物治療のみよりもより優れた治療効果をもたらしています。適切な治療が行われると、過食症のエピソードが減少し、自己価値観と食事の関連が再評価されます。これにより、患者の回復が促進され、心理的な健康の向上が期待されます。ただし、治療なしでは過食症は慢性的な経過をたどることが多く、早期の治療へのアクセスが重要です。病状の進行と結果は個人によって異なりますが、適切な治療とサポートが行われることで良い結果を期待できます。
過食性障害の診断基準(DSM-5)によれば、過食症の特徴は以下のようにまとめられます。A. 反復する過食のエピソードで、他の人が同じ状況で同じ時間内に食べる量よりも明らかに多い食物を食べ、その間は食べることを制御できない感覚がある。B. 過食のエピソードは、速い食事、過度な満腹感、空腹ではない時に大量の食物を摂取、1人での食事、後に自己嫌悪や抑うつ感、罪悪感が関連している。C. 過食には明らかな苦痛が存在する。D. 過食は週に少なくとも1回、平均して3カ月間続く。E. 過食は神経性過食症や神経性やせ症の特定の経過に関連せず、適切な代償行動とは関係しない。適切な診断基準に基づいて過食性障害を判断することで、患者の状態を正確に評価し、適切な治療を提供することができます。
回避制限性食物摂取症(ARFID)の詳細
回避・制限性食物摂取症(ARFID)は、食物の回避や制限によって必要なエネルギーや栄養を摂取できず、体重減少や栄養不足、経口栄養補助食品や経管栄養の依存、健康や心理的な社会的機能の障害を引き起こす状態です。DSM-5およびICD-11で最近追加されました。ARFIDは食事量の減少が見られる神経性やせ症とは異なり、体型や体重に対するこだわりやボディイメージの歪みはありません。年齢に制限はなく、子供から大人まで診断されることがあります。ARFIDの診断基準は、必要な栄養の不足や機能への影響を正確に評価し、適切な治療を提供するために使用されます。
疾患概念と疫学
回避・制限性食物摂取症(ARFID)は、特定の食物の色、形状、味、テクスチャ、または以前の負の経験により、特定の食物や食物群を避けることを特徴とする摂食障害です。ARFIDの発症にはいくつかのパターンがあり、生来の小食タイプ、感覚過敏による偏食タイプ、食事に関連した出来事による恐怖タイプなどが知られています。一般人口におけるARFIDの有病率は0.3%と報告されており、年齢や性別に制限はありません。神経性やせ症や神経性過食症と比較して、ARFIDは年齢が低く、男性も発症することがあり、比較的長期間継続する傾向があります。ARFIDの疫学研究はまだ日本では行われていませんが、海外の調査からの知見に基づいて理解が進められています。
主な症状
ARFIDの主な症状は、食事の困難、体重減少、栄養不良、依存の増加、心社会的問題などです。具体的には、食事量の減少、偏食、栄養剤や補助食品への依存、飲み込みの困難、食事の拒否などがあります。他の摂食障害と異なり、食物の破棄、盗食、嘔吐、過食などは一般的に認められません。身体的な症状としては、腹痛や嘔気、低身長、低体重、低体温、低血糖、無月経、貧血、皮膚症状などが見られることがあります。また、窒息や嘔吐による脱水のリスクも存在します。ARFIDの症状は、身体的な問題だけでなく、心理的な問題や社会的な問題も引き起こす可能性があります。
併発する精神疾患
ARFIDはしばしば自閉症スペクトラム障害、ADHD、不安症などの他の精神疾患と共存します。特に不安障害を同時に認めることが非常に多く、ARFID患者の中での調査では、入院が必要となった83人の患者の73%が上記の精神疾患を同時に有していることが報告されています。ARFIDと他の精神疾患の併存は一般的であり、適切な評価と治療のために総合的なアプローチが必要です。
疾患の経過と最終的な結果
ARFIDは多くの場合、子供の頃に始まり、適切な治療が行われない場合には成人期まで続くことがあります。ARFIDの経過と予後に関する報告はまだ限られていますが、19人のARFID患者の長期経過を追った報告では、平均14.6年の追跡期間中、患者の平均BMIは21.9kg/m2に回復し、16人が自立して仕事に就いていました。しかし、5人(26.3%)はARFIDの症状が継続し、さらに9人(47.4%)は不安障害などの他の精神疾患を有していることが報告されています。ARFIDの予後は個人によって異なりますが、継続的なサポートと適切な治療が重要です。
治療について
ARFIDの治療は、主に心理療法に焦点を当てており、患者が新しい食物を試すことや食事に対する不安を減らすことを支援します。具体的な治療のアプローチとして、以下の5つが重要とされています。まず、食事に関連する不安や外傷的な出来事に戦略的に対処することが挙げられます。次に、栄養バランスを改善し、低栄養の問題を解決することが重要です。また、食物への構造化された頻回の曝露を通じて、食べることのできる食品の範囲を増やす方法が用いられます。食欲を維持するために間食を自由に摂ることは避け、規則的な食事習慣を身につけさせることも重要です。最後に、心理社会的な障害を最小限にするための支援が行われます。これらのアプローチはARFIDの治療において基本的な関わり方であり、患者のタイプに関係なく必要とされます。ARFIDに対する特定の心理療法や薬物治療については、まだ一定の見解が得られていません。ARFIDの症状や程度にはばらつきがあり、個別の治療プランが必要です。
回避・制限性食物摂取症(ARFID)の診断基準が示されています。ARFIDの診断基準は以下の要素から構成されています。まず、適切な栄養摂取やエネルギーの必要性を持続的に満たせない摂食や食行動の障害が存在することが必要です。具体的な要素としては、著しい体重減少や栄養不良、経腸栄養や栄養剤への依存、心理社会的機能の著しい障害が挙げられます。また、ARFIDの障害は食物を得ることができないことや文化的な慣習によって説明されないこと、神経性やせ症や神経性過食症の経過中のみに起こるものではないことが示されています。さらに、ARFIDは他の医学的状態によるものではなく、他の精神障害で説明されないものであることが求められます。もし他の状態や障害の経過中にARFIDが生じた場合でも、通常はその状態や障害によるもの以上に重篤であるため、追加の臨床的関与が必要とされます。これらの診断基準はDSM-5においてARFIDの特徴を捉えるために用いられます。
摂食障害を発症しやすい特性を持つ人々
摂食障害を発症しやすい特性は、家庭環境や職場環境などの原因だけでなく、個人の性格によっても異なる可能性があります。摂食障害は多くの要因の組み合わせによって引き起こされるため、個人の性格特性がその発症に寄与することがあります。例えば、パーフェクショニズムや自己評価の低さ、コントロール欲求の強さ、摂食への過度の注意やこだわりなどが挙げられます。また、心理的な特性や感情の問題、自己肯定感の欠如、ストレスへの対処困難さなども摂食障害のリスク要素とされています。しかし、個人の性格特性だけでは摂食障害が発症するかどうかは確定的ではありません。環境要因や生活経験も重要な役割を果たし、個々の人々の摂食障害の発症リスクを評価する際には総合的な視点が必要です。
ストレス対処が困難な人々
ストレスを上手に処理できない人々は、食事を制御することで感情を制御しようとする傾向があり、これが摂食障害を引き起こす可能性があります。ストレスは個人差があり、同じ環境下でも感じる人と感じない人がいます。また、同じストレスを感じても、解消できる人と引きずる人がいます。ストレスに対処することが苦手な人は、摂食障害を発症しやすいとされています。ストレスへの適切な対処が困難な場合、食事制御が一時的な安心感やコントロール感を提供することでストレスを軽減しようとする傾向があります。しかし、この行動は摂食障害を悪化させる可能性があります。ストレス対処の方法を学び、適切なストレス管理手法を身につけることが摂食障害の予防や治療に役立つことが重要です。
完璧主義を追求する人々
完璧主義者は、自身の体型や食事に対して厳格なコントロールを求める傾向があり、これが摂食障害の発症につながる可能性があります。彼らは「~しなければならない」という意識が非常に強く、違った結果や状況を受け入れることができず、自己を追い込んでしまうことがあります。例えば、ダイエットをして体重が順調に減っていたとしても、わずかな体重増加が許容できず、「痩せなければならない」と感じてしまい、結果として拒食症になることがあります。完璧主義者は目標達成に対する強い執着を持っており、自己評価や自己肯定感が体型や食事制御の達成に依存していることがあります。彼らが自身の基準に達しないと感じると、否定的な感情や不安が高まり、食事制御によってコントロールしようとする傾向があります。しかし、このような行動は身体への負担を増やし、身体的な健康問題や心理的な苦痛を引き起こす可能性があります。完璧主義者が自身の価値や幸福を食事制御に依存せず、適切なストレス管理や心理的な健康を重視することが摂食障害の予防や治療に役立つことが重要です。
自己評価が低い人々
自己評価が低く、自信を持てない人々は、体型や体重に過度に焦点を当てる傾向があり、これが摂食障害の発症を引き起こす可能性があります。彼らは常に自分自身を「他の人より劣っている」と評価し、自分のコンプレックスに対して敏感です。また、人から嫌われたくないために普段は良い子や良い人として振る舞いますが、人目につかない場所で拒食や過食を行うことがあります。彼らは自分自身に対して厳しい基準を設け、その基準を満たすことができない場合に自己評価がさらに低下し、摂食行動を通じて自分を罰することで負の感情を解消しようとする傾向があります。自己評価が低い人々は自分自身を受け入れることが難しく、外見や体重に対する過度な関心や制御が彼らの価値感や幸福感に影響を与えることがあります。彼らにとっては、摂食障害が一時的な解決策となり、自身の不安や問題を一時的に忘れる手段となる場合があります。しかし、摂食障害は身体的・心理的な健康に深刻な影響を与えるため、自己評価が低い人々は適切なサポートや心理的なケアを受けることが重要です。彼らが自己肯定感を高め、自己価値を体型や体重に依存せずに構築することが摂食障害の予防や治療につながるでしょう。
摂食障害を抱える家族や身近な方々へ
摂食障害を抱える家族や身近な人々へのサポートは治療において非常に重要です。摂食障害を発症する人々は環境や他人の行動に敏感で繊細な性格を持ち、ストレスを抱えやすい傾向があります。彼らは自分の気持ちや感情を上手く表現することが苦手であり、溜め込んだストレスをどのように解消すればいいのかわからないことが多いです。摂食障害の治療は時間がかかるものであり、すぐに結果が出るわけではありません。そのため、本人や周囲の人々は大変な思いをすることもあるかもしれません。お互いがストレスを感じにくい環境を作ることが重要です。家族や身近な人々は、理解と共感を示し、サポートすることで治療に貢献することができます。具体的なサポート方法としては、開かれたコミュニケーションを促すことや、専門家の助言に従って適切な支援を提供することが挙げられます。また、摂食障害の治療は長期にわたるものであるため、辛抱強さと忍耐力も求められます。家族や身近な人々は、自身の感情や負担を適切に処理し、サポートを継続することが重要です。摂食障害を抱える人々に寄り添い、安心感と信頼を与えることで彼らの回復を支えることができます。最終的な目標は、彼らが自己受容と健康な関係を築き、自己肯定感を高めることです。家族や身近な人々の支援は、摂食障害の克服に向けた重要な要素となります。
10代と20代では、摂食障害を抱える人々の環境が異なることがあります。10代では一般的に家族との同居が多いため、一緒に過ごす時間が長くなります。しかし、家族が無理に食べさせようとすることや監視することは、本人にとってプレッシャーになる可能性があります。心理カウンセラーに話を任せつつ、改善した点を褒めたり悩みを聞いたりすることが大切です。一方、20代では親元を離れて一人暮らしをする場合が多く、症状の発見が遅れることがあります。特に過食症の場合、家族に言えず過食費用が増えていくことでさらに嫌悪感や罪悪感が生じ、ストレスとなることがあります。無理なアルバイトや借金をするケースも見られます。そのため、怒るのではなく状況を把握し、経済的なサポートをすることで本人の不安を軽減できるでしょう。どちらの場合でも、本人が安心して寄り添える環境を作ることが重要です。また、家族は自身の責任だと感じず、将来に向けてどう進んでいくかを考える姿勢が重要です。この姿勢が本人にとって心強い支えとなるでしょう。摂食障害を抱える家族や身近な人々は、理解と共感を示し、サポートを継続することで彼らの回復を支えることができます。
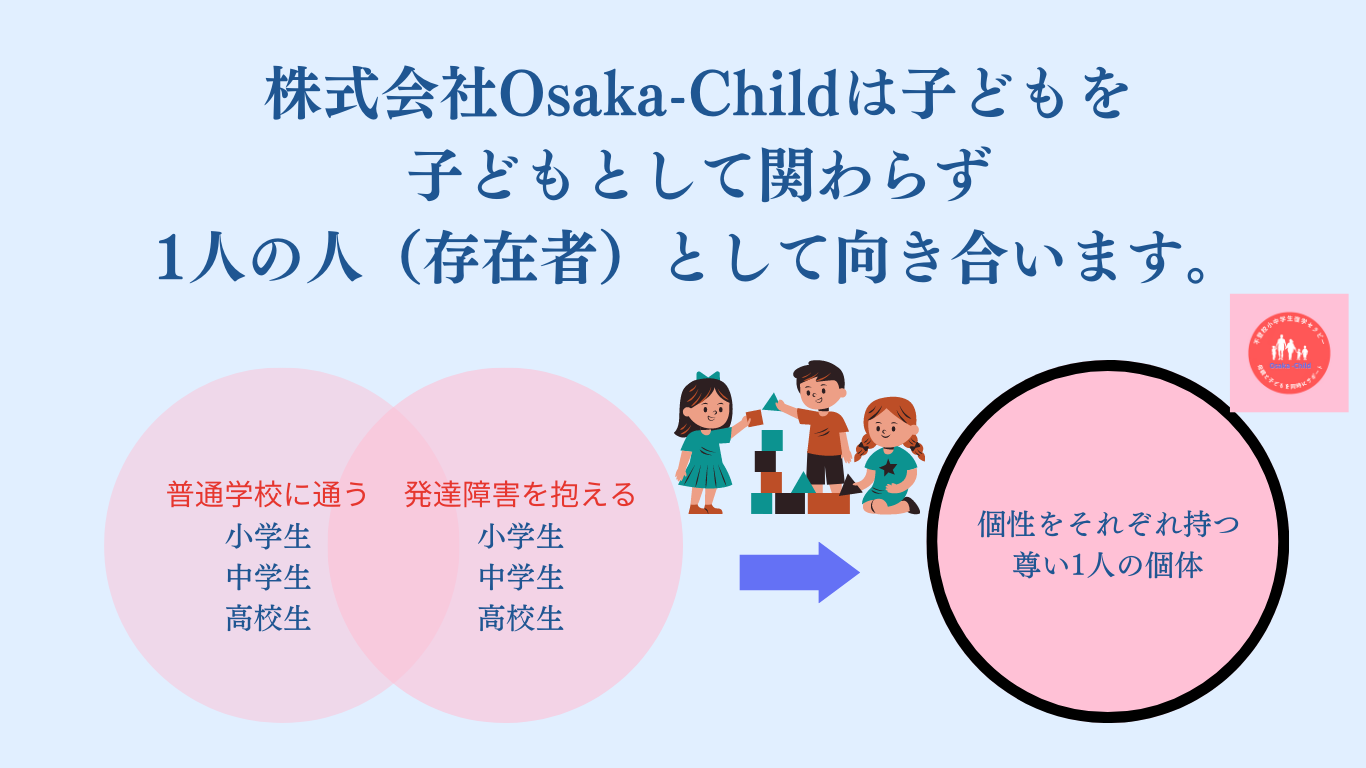
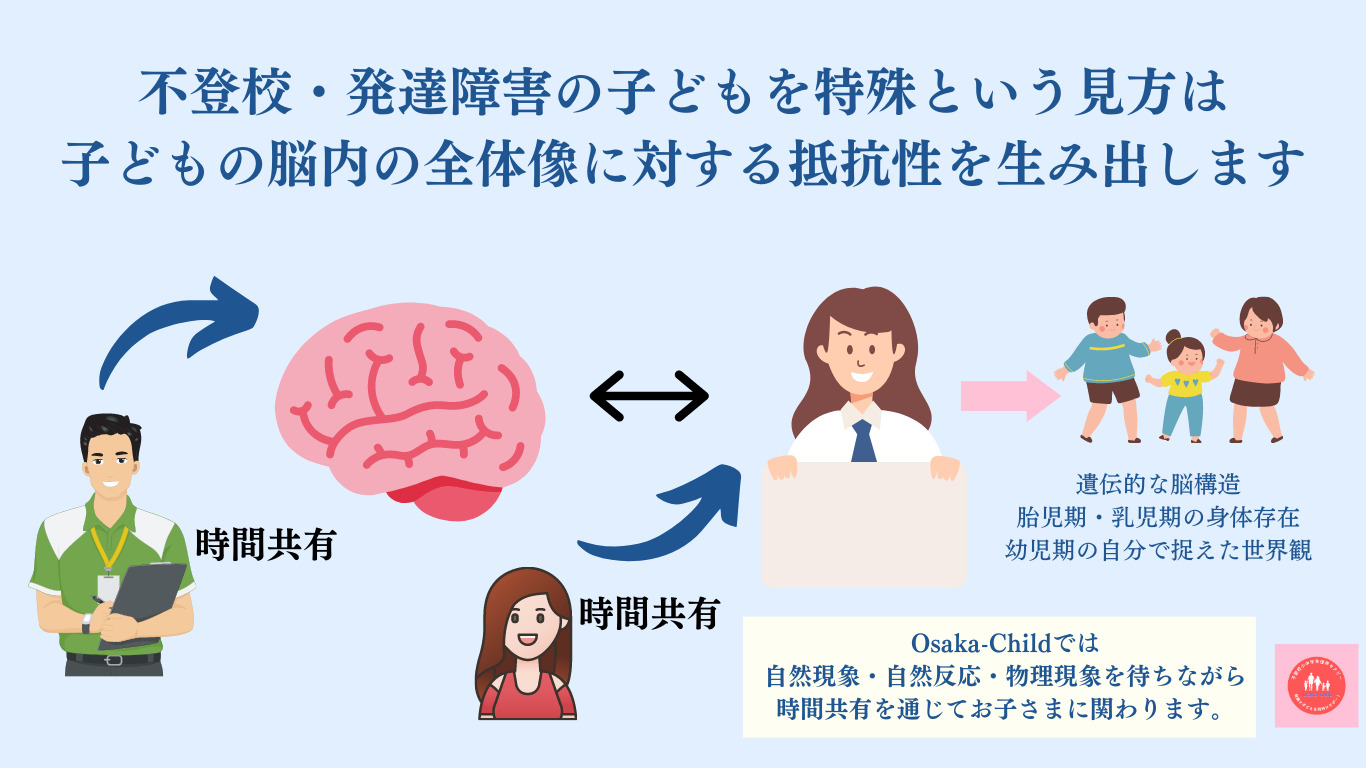
小中学高校生・発達障害の子どもの不登校復学支援事業をする株式会社Osaka-Childとは?

【 復学率100% 】小中学生復学支援Osaka-Childの支援策とは?
こちらもCHECK
-

-
【 復学率100% 】小中学生復学支援Osaka-Childの支援策とは?
子育て・夫婦・わたし自身——悩みに寄り添う5つのサポート ※ 気になる画像をクリックすると詳細ページに移動します。 「ちゃんとしてるのに、苦しい」 「頑張ってるのに、うまくいかない」 ——そんな違和感 ...
続きを見る
【堺市】不登校の子どもをサポートする!Osaka-Childのカウンセリング支援
こちらもCHECK
-

-
【堺市】不登校の子どもをサポートする!Osaka-Childのカウンセリング支援
子育て・夫婦・わたし自身——悩みに寄り添う5つのサポート ※ 気になる画像をクリックすると詳細ページに移動します。 Osaka-Childは、堺市にある不登校の子どもたちとその家族を支援するカウンセリ ...
続きを見る
株式会社Osaka-Childの小中学高校生・発達障害の子どもの不登校復学支援内容:母親のメンタルサポート


支援内容
1. オキシトシン分泌促進で子どもに接する母親の専門的なカウンセリング
2. 胎児期から乳児期のオキシトシン分泌状態の再経験
3. 母親の子育ての疲れやストレスの軽減
4. 母親の胎児期・幼少期の体験のインナーチャイルドの修正
5. 母親の親子関係をカウンセリングにより気づかせる
6. カウンセリングによって母親の生き方を主体性を持たせる
7. 幼少期に得られなかった愛着の再構築
8. 個人に合った最適な心理システムの再起動
9. 母親を子どもの親から一個人としての存在の獲得
10. 愛着育成による自己肯定感の向上
11. 人生軸上でインストールした感覚ー認識の空洞化
母親のメンタルサポートの具体的なアプローチ
株式会社Osaka-Childでは、小中学高校生や発達障害の子どもの不登校復学支援の一環として、母親のメンタルサポートを提供しています。以下に、具体的な支援内容を説明します。
1. オキシトシン分泌促進で子どもに接する母親の専門的なカウンセリング オキシトシンは愛着や絆の形成に関与するホルモンであり、母親と子どもの関係を深める重要な役割を果たします。カウンセリングにおいては、母親がオキシトシン分泌を促進する方法や子どもとの関わり方について学びます。
2. 胎児期から乳児期のオキシトシン分泌状態の再経験 母親が胎児期から乳児期の自身のオキシトシン分泌状態を再経験することで、子どもとの関係性や愛着形成に関する理解を深めます。これにより、母親はより適切な愛着行動を身につけ、子どもの安定した成長を支援します。
3. 母親の子育ての疲れやストレスの軽減 子育てにおける疲れやストレスは母親のメンタルヘルスに大きな影響を与えます。専門的なカウンセリングにより、母親の疲れやストレスを軽減し、心の健康を保つための具体的なケア方法を提供します。
4. 母親の胎児期・幼少期の体験のインナーチャイルドの修正 母親の胎児期や幼少期におけるトラウマや負の体験は、子育てに影響を及ぼすことがあります。カウンセリングにより、母親は自身のインナーチャイルド(内なる子どもの存在)の修正を通じて、子育てにおける負のパターンを変容させます。
5. 母親の親子関係をカウンセリングにより気づかせる 母親の親子関係に潜むパターンや影響をカウンセリングを通じて明示し、母親自身がその関係性に気づくことを支援します。これにより、母親はより良好な親子関係を構築し、子どもの成長を促進します。
6. カウンセリングによって母親の生き方を主体性を持たせる 母親が自身の生き方を主体的に選択し、子どもとの関係性をより意識的に築いていくことを支援します。母親の個別のニーズや目標を考慮し、適切なカウンセリングプランを策定します。
7. 幼少期に得られなかった愛着の再構築 母親が幼少期に得られなかった愛着を再構築することで、自己肯定感や安心感を向上させます。カウンセリングにおいては、母親が自身の愛着スタイルや関わり方を理解し、健全な愛着関係の構築に向けた具体的なアプローチを身につけます。
8. 個人に合った最適な心理システムの再起動 母親の心理システムの再起動により、ストレスへの対処能力や情緒調整能力を向上させます。カウンセリングにより、母親は自身の心理的な困難や制約を克服し、より健康的な心の状態を取り戻すことができます。
9. 母親を子どもの親から一個人としての存在として認識 母親が自身を単に子どもの親としてではなく、個別の存在として認識することを支援します。母親の自己アイデンティティや自己実現の重要性を再確認し、自己成長とバランスの取れた生活を促進します。
10. 愛着育成による自己肯定感の向上 母親が子どもとの愛着関係を育むことで、自己肯定感や自己価値感を向上させます。カウンセリングにおいては、母親が愛着行動やコミュニケーションスキルを向上させるための具体的な手法やアドバイスを受け取ります。
11. 人生軸上でインストールした感覚ー認識の空洞化 母親が人生軸上で自身の感覚や認識を見つめ直し、新たな視点や意味づけを行うことを支援します。これにより、母親はよりポジティブな心理状態を持ち、子どもとの関係や子育てにおいてより健全な選択を行うことができます。
具体的な支援内容として、母親は定期的なカウンセリングセッションを通じて自身のメンタルヘルスや子育てに関する課題を共有し、カウンセラーとの対話やアドバイスを受け取ります。また、母親には日常生活におけるストレス管理や自己ケアの方法、感情の調整やコミュニケーションスキルの向上など、実践的なツールや戦略が提供されます。
大阪の不登校カウンセリング|40代の母親が必知!子供の不登校を解決する支援方法と専門家のアドバイス
こちらもCHECK
-

-
大阪の不登校カウンセリング|40代の母親が必知!子供の不登校を解決する支援方法と専門家のアドバイス
子育て・夫婦・わたし自身——悩みに寄り添う5つのサポート ※ 気になる画像をクリックすると詳細ページに移動します。 子供の不登校は多くの40代の母親にとって深刻な悩みです。その解決には適切な支援方法と ...
続きを見る
【40代母親からの第一歩】不登校問題解決への道と専門カウンセリングでの導き
こちらもCHECK
-

-
【40代母親からの第一歩】不登校問題解決への道と専門カウンセリングでの導き
子育て・夫婦・わたし自身——悩みに寄り添う5つのサポート ※ 気になる画像をクリックすると詳細ページに移動します。 40代の母親が抱える不登校問題は深刻な課題です。子どもの不登校により家庭や学校の関係 ...
続きを見る
株式会社Osaka-Childの小中学高校生・発達障害の子どもの不登校復学支援内容:不登校の子どものカウンセリング


支援内容
1. 不登校の子どもが抱えるココロの動きの促進
2. 幼少期の負の体験の心理システムの循環
3. 親子関係による負の自己イメージの軌道修正
4. 学校環境での存在価値の促進
5. 過去ー現在ー未来の時間軸の自然循環
6. 幼少期に遺伝的にもっているエネルギーの再生成
7. 学校環境で経験した負の要素への関わり
8. 学校環境で作られた他者との競争原理の滅尽
9. 母親では得られなかった愛着をカウンセラーとの共有で再獲得
10. 幼少期のゼロベースでの人間像への気づき
11. 負の心理システムで構成された世界観の抑制
不登校の子どものカウンセリングの具体的なアプローチ
1. 不登校の子どもが抱えるココロの動きの促進 不登校の子どもは心理的な負担を抱えている場合があります。私たちは、子どものココロの動きを理解し、彼らが抱える不安やストレスを軽減するための支援を行います。具体的な方法としては、感情の表現や認識のトレーニング、リラクゼーション技法の導入などがあります。また、子どもが自己理解を深め、自己肯定感を高めるために、自己探索のプロセスにも取り組みます。
2. 幼少期の負の体験の心理システムの循環 幼少期に経験した負の出来事やトラウマは、不登校の原因となることがあります。私たちは、そのような負の体験が心理システムにどのように影響を与え、循環するのかを理解し、子どもと共にその解決に向けた取り組みを行います。具体的には、トラウマ解消のための技法や自己発見のプロセスを通じて、過去の負の経験に対処し、新たな自己概念を構築するサポートを行います。
3. 親子関係による負の自己イメージの軌道修正 親子関係は子どもの自己イメージに大きな影響を与えます。不登校の子どもにおいては、負の自己イメージが形成されることがあります。私たちは、子どもと親の関係を理解し、親子のコミュニケーションの改善や共感的な対話を通じて、子どもの自己イメージの軌道修正を支援します。親には、子どもの感情や困難に対して理解を示し、受け入れる姿勢を促すためのアドバイスや指導を提供します。
4. 学校環境での存在価値の促進 不登校の子どもは学校環境での存在価値や自己肯定感に欠けていることがあります。私たちは、子どもが学校での存在感を取り戻すための支援を行います。具体的には、学校との連携や学校内でのサポート体制の構築を行い、子どもが自分の能力や才能を発揮できる場を提供します。また、学校生活の中での達成感や成功体験を通じて、子どもの自信を育む取り組みも行います。
5. 過去ー現在ー未来の時間軸の自然循環 不登校の子どもは、過去の困難や現在の問題に囚われる傾向があります。私たちは、子どもが過去、現在、未来の時間軸を自然に循環できるように支援します。過去の出来事への執着や現在の問題に対する固執を解放し、未来に向けて前向きに取り組むことを促します。具体的な方法としては、目標設定や将来のビジョンの明確化、行動計画の策定などがあります。
6. 幼少期に遺伝的に持っているエネルギーの再生成 子どもの行動や感情は、幼少期に遺伝的に受け継がれたエネルギーによって影響を受けることがあります。私たちは、子どもが遺伝的に持っているエネルギーを再生成し、ポジティブな方向へと導くための支援を行います。具体的には、子どもが自己観察や自己理解を深めるプロセスを通じて、自己変容を促すことに焦点を当てます。
7. 学校環境で経験した負の要素への関わり 不登校の子どもは、学校環境での負の要素に対して適切に関わることができない場合があります。私たちは、子どもが学校環境での負の要素に対して適切に対処できるように支援します。具体的には、コミュニケーションスキルのトレーニングや問題解決能力の向上を促すプログラムを提供し、子どもが対処方法を見つけられるようにサポートします。
8. 学校環境で作られた他者との競争原理の滅尽 学校環境では競争原理が存在し、不登校の子どもにとっては負の影響を与えることがあります。私たちは、他者との競争原理を滅尽し、協力や共感の文化を醸成する支援を行います。具体的には、協調性やチームワークの重要性を学ぶ活動や、他者との比較ではなく自己の成長に焦点を当てる指導を行います。
9. 母親では得られなかった愛着をカウンセラーとの共有で再獲得 不登校の子どもの中には、母親からの愛着が不足している場合があります。私たちは、子どもがカウンセラーとの関係を通じて、得られなかった愛着を再獲得できるように支援します。子どもが安心感や信頼感を育み、自己価値感や自己受容感を高めるために、カウンセラーとの関係性を重視したアプローチを取ります。
10. 幼少期のゼロベースでの人間像への気づき 不登校の子どもには、幼少期に根付いた人間像や自己イメージに問題がある場合があります。私たちは、子どもが自己観察や内省を通じて、幼少期のゼロベースから新たな人間像への気づきを促す支援を行います。具体的には、自己評価の見直しやポジティブな特性の発見、適応的な思考や行動パターンの構築をサポートします。
11. 負の心理システムで構成された世界観の抑制 不登校の子どもは、負の心理システムで構成された世界観を持っていることがあります。私たちは、子どもがそのような負の世界観から抜け出し、ポジティブな視点や心理的な柔軟性を取り戻すための支援を行います。
具体的には、認知行動療法やポジティブ心理学の手法を用いて、子どもの思考や信念の再構築を促し、より健康的な心理システムを構築します。 株式会社Osaka-Childの臨床心理士(カウンセラー・セラピスト・不登校専門カウンセラー)として、私たちは不登校の子どもとその家族に対して、個別に適した支援を提供します。子どもの心の健康を重視し、不登校の原因や状況を的確に把握した上で、専門知識や経験に基づいたアプローチを用いてサポートを行います。私たちの目標は、子どもが健やかな学校生活を送り、自己成長や社会参加の機会を最大限に引き出すことです。
不登校カウンセリングでHSCの子どもを復学支援に|HSCの子どもを持つ40代の母親に向けて
こちらもCHECK
-

-
不登校カウンセリングでHSCの子どもを復学支援に|HSCの子どもを持つ40代の母親に向けて
子育て・夫婦・わたし自身——悩みに寄り添う5つのサポート ※ 気になる画像をクリックすると詳細ページに移動します。 HSCの子どもを持つ40代の母親にとって、不登校は深刻な悩みです。子どもが学校に行く ...
続きを見る
株式会社Osaka-Childの小中学高校生・発達障害の子どもの不登校復学支援内容:不登校の子どもの身体調整


支援内容
1. 子どもの姿勢コントロールの修正
2. 姿勢コントロールによる身体アライメント構築
3. 姿勢コントロールから重心作り
4. 学習に不可欠な座り姿勢での姿勢コントロールの促通
5. 姿勢に伴う手の運動構成のバランス
6. 姿勢と視覚・聴覚情報の同期
7. 全身の関節運動・筋肉の出力調整
8. 三半規管や脳神経系の出力の修正
9. ハンドリングによる触覚刺激で感覚系のコントロール
10. 皮ふ刺激によるオキシトシン分泌の促進
11. 皮ふ・筋膜・筋肉・筋肉の長さのセンサーのコントロール
12. 感覚ー認識システム促通から無の状態へのアップデート
13. 身体への関わりによる不足した愛着の向上
14. 負の心理システムで過緊張した筋肉の正常化
15. 負の心理システムから身体への過剰な意識への抑制
不登校の子どもの身体調整の具体的なアプローチ
株式会社Osaka-Childでは、不登校の小中学高校生や発達障害の子どもの復学支援の一環として、身体調整の支援を行っています。以下に、具体的な支援内容を説明します。
1. 子どもの姿勢コントロールの修正 子どもの姿勢は、身体の調整や感覚統合に重要な役割を果たします。不適切な姿勢が存在する場合、学習や集中力に悪影響を与えることがあります。私たちは、子どもの姿勢を正しい形に修正し、適切な姿勢コントロールをサポートします。具体的には、姿勢の矯正や筋力トレーニング、姿勢保持のためのエルゴノミクス指導などを行います。
2. 姿勢コントロールによる身体アライメント構築 姿勢の改善は、身体のアライメントやバランスの向上につながります。私たちは、子どもの身体アライメントを構築するために、姿勢コントロールのトレーニングを行います。これには、正しい姿勢の保持や身体の軸の調整、バランス感覚の向上などが含まれます。
3. 姿勢コントロールから重心作り 姿勢と重心の関係は、身体の安定性や運動の質に大きな影響を与えます。私たちは、姿勢コントロールから重心の形成に焦点を当て、子どもが適切な重心を持つことをサポートします。具体的には、姿勢トレーニングやバランスボードを使ったトレーニングなどを通じて、重心の安定化を促します。
4. 学習に不可欠な座り姿勢での姿勢コントロールの促通 適切な座り姿勢は、学習において重要な要素です。不適切な座り姿勢は集中力の低下や身体の疲労を引き起こすことがあります。私たちは、子どもが学習に不可欠な座り姿勢を維持できるように、姿勢コントロールの促通を支援します。具体的には、正しい座り方やデスク環境の調整、体操やストレッチの指導などを行います。
5. 姿勢に伴う手の運動構成のバランス 姿勢と手の運動は密接に関連しています。不適切な姿勢は手の運動にも影響を与えることがあります。私たちは、子どもの手の運動構成をバランス良く整えるために、姿勢と手の連動性を意識した支援を行います。具体的には、手の筋力や協調性のトレーニング、細かい手指の動作の指導などを行います。
6. 姿勢と視覚・聴覚情報の同期 姿勢の調整と視覚・聴覚情報の適切な処理は、子どもの学習や集中力に影響を与えます。私たちは、子どもが姿勢と視覚・聴覚情報を適切に同期させるための支援を行います。具体的には、視覚情報や聴覚情報の統合を促すトレーニングやセンサリー処理の指導などを行います。
7. 全身の関節運動・筋肉の出力調整 全身の関節運動や筋肉の出力の調整は、身体の柔軟性や運動能力に影響を与えます。私たちは、子どもの全身の関節運動や筋肉の出力を調整し、適切な身体の動きをサポートします。具体的には、関節の可動域の拡大や筋力トレーニング、コーディネーションの向上を目指したプログラムを提供します。
8. 三半規管や脳神経系の出力の修正 三半規管や脳神経系の出力の調整は、バランス感覚や運動の調整に関与します。私たちは、子どもの三半規管や脳神経系の出力を修正し、バランス感覚や運動の質を改善するための支援を行います。具体的には、バランス感覚のトレーニングや目の運動の指導などを行います。
9. ハンドリングによる触覚刺激で感覚系のコントロール 触覚刺激は感覚統合や身体の調整に重要な役割を果たします。私たちは、子どもの感覚系のコントロールを促すために、ハンドリングと呼ばれる触覚刺激を活用した支援を行います。具体的には、身体全体に触覚刺激を与えることで感覚統合を促し、身体の安定性や調整能力を高めます。
10. 皮ふ刺激によるオキシトシン分泌の促進 皮ふ刺激はオキシトシンの分泌を促し、リラックスや安定感をもたらします。私たちは、子どもの皮ふ刺激を活用してオキシトシンの分泌を促進し、心身の安定をサポートします。具体的には、マッサージや触れ合いのアクティビティを通じて、子どもがリラックスした状態に入る機会を提供します。
11. 皮ふ・筋膜・筋肉の長さのセンサーのコントロール 身体の皮ふ、筋膜、筋肉は長さの変化を感知するセンサーを持っています。私たちは、子どもの皮ふ・筋膜・筋肉の長さのセンサーをコントロールし、正常な身体の感覚を促します。具体的には、ストレッチや筋膜リリースなどの手法を用いて、身体の柔軟性や感覚統合を促進します。
12. 感覚ー認識システム促通から無の状態へのアップデート 感覚と認識のシステムが促通し、無の状態にアップデートされることは、子どもの集中力や学習能力に大きな影響を与えます。私たちは、子どもの感覚と認識のシステムを促通させ、無の状態へのアップデートを支援します。具体的には、身体を使ったアクティビティやセンサリー統合の手法を用いて、感覚と認識の調整を促します。
13. 身体への関わりによる不足した愛着の向上 不登校の子どもには、不足した愛着が存在する場合があります。私たちは、身体への関わりを通じて子どもの不足した愛着を向上させる支援を行います。具体的には、身体的な接触やアクティビティを通じて子どもとの関係性を構築し、安心感や信頼感を促します。
14. 負の心理システムで過緊張した筋肉の正常化 負の心理システムは、子どもの身体に過緊張や緊張を引き起こすことがあります。私たちは、負の心理システムで過緊張した筋肉の正常化をサポートします。具体的には、筋肉の緊張を緩めるエクササイズやリラクゼーション法の指導を行い、身体の緊張を軽減します。
15. 負の心理システムから身体への過剰な意識への抑制 負の心理システムから身体への過剰な意識は、子どもの集中力や学習に悪影響を与えることがあります。私たちは、負の心理システムから身体への過剰な意識を抑制する支援を行います。
具体的には、身体感覚の調整やマインドフルネスなどの技法を用いて、子どもの心身のバランスを整えます。 株式会社Osaka-Childの臨床心理士として、私たちは子どもの身体の健康と調整を重視し、個別に適した身体調整の支援を提供します。子どもとその家族との協力を通じて、身体の調整や感覚統合の促進を図り、学習や社会生活の質を向上させることを目指します。
株式会社Osaka-Childの小中学高校生・発達障害の子どもの不登校復学支援内容:不登校の子どもの家庭学習支援


支援内容
1. オンラインによる苦手教科の徹底的学習サポート
2. 自分に合った教材と学習法の発見と実践
3. 得意科目を地域で成績上位に入るための学習法
4. 苦手科目の時間的な関わり(量→質)
5. 予習・復習の時間共有
6. 脳内の特性に合わせた学習プログラムの実践
7. 脳内と心理システムを促通した個人に合った学習方法の習得
8. 勉強量から勉強の質への関わり
9. 不登校中の自宅でのスケジューリング
10. 勉強に対する苦手意識への心理システムの調整
11. 成績に反映する個人に合った勉強法の獲得
12. 全教科の要素分解と要素の合成への考え方の習得
13. 不登校中に偏差値を20以上向上させる学習時間と質の習得
不登校の子どもの家庭学習支援の具体的なアプローチ
株式会社Osaka-Childでは、小中学高校生や発達障害の子どもの不登校復学支援の一環として、家庭学習の支援を行っています。以下に、具体的な支援内容を説明します。
1. オンラインによる苦手教科の徹底的学習サポート オンラインを活用して、子どもの苦手とする教科について徹底的な学習サポートを行います。個別のオンラインチューターや学習プラットフォームを活用し、子どもが理解を深めるための指導を提供します。
2. 自分に合った教材と学習法の発見と実践 子どもに合った教材や学習法を見つけ、実践するサポートを行います。子どもの学習スタイルや興味・関心に合わせて教材を選定し、効果的な学習方法を指導します。
3. 得意科目を地域で成績上位に入るための学習法 子どもの得意科目を活かして、地域で成績上位に入るための学習法を指導します。具体的な学習戦略やアプローチを提供し、子どもが得意科目での自信と成果を得られるように支援します。
4. 苦手科目の時間的な関わり(量→質) 苦手科目に対する学習時間を質の高いものにするための支援を行います。集中力を高めるための学習スケジュールの作成や、効果的な学習方法の指導を通じて、苦手科目への取り組みを効果的に進める方法を提供します。
5. 予習・復習の時間共有 予習と復習の重要性を理解し、効果的に取り組むために、子どもと共有する時間を設けます。予習や復習の方法や具体的な計画の立て方を指導し、子どもが学習内容を定着させるサポートを行います。
6. 脳内の特性に合わせた学習プログラムの実践 子どもの脳の特性に合わせた学習プログラムを実践します。例えば、視覚的な学習スタイルを持つ子どもにはマインドマップやイメージングを活用し、効果的な学習を促します。
7. 脳内と心理システムを促通した個人に合った学習方法の習得 子どもの脳内の機能と心理システムを促通させ、個人に合った学習方法を習得させる支援を行います。具体的には、脳の情報処理や学習スタイルを理解し、それに基づいた学習戦略やアプローチを提案します。
8. 勉強量から勉強の質への関わり 勉強の量だけでなく、質の高い学習を実現するための関わりをサポートします。集中力の向上や学習環境の整備、効果的な学習テクニックの指導などを通じて、子どもが効率的かつ効果的に学習できるように支援します。
9. 不登校中の自宅でのスケジューリング 不登校中の子どもが自宅での学習をスムーズに進めるためのスケジューリングのサポートを行います。適切な時間配分やタスク管理の方法を指導し、子どもが自主的に学習を進められるように支援します。
10. 勉強に対する苦手意識への心理システムの調整 勉強に対する苦手意識を持つ子どもに対して、心理システムの調整を行います。適切な支援方法や学習環境の整備、ポジティブなフィードバックの提供などを通じて、子どもの勉強への意欲や自信を高める支援を行います。
11. 成績に反映する個人に合った勉強法の獲得 子どもの個別の特性や学習スタイルに合わせて、成績に反映される勉強法を獲得させる支援を行います。具体的には、学習戦略の指導や学習プランの作成、効果的な学習テクニックの習得などを通じて、子どもが効果的に学習できるようにサポートします。
12. 全教科の要素分解と要素の合成への考え方の習得 全教科において、学習内容を要素分解し、それらを合成する考え方を習得させる支援を行います。具体的には、重要なキーポイントの抽出や概念の整理、総合的な学習アプローチの指導などを通じて、子どもの学習能力を向上させます。
13. 不登校中に偏差値を20以上向上させる学習時間と質の習得 不登校中に子どもの学習時間と質を向上させ、偏差値を20以上上げる支援を行います。適切な学習計画の策定や時間管理の指導、効果的な学習方法の習得などを通じて、子どもの学力向上を支援します。
株式会社Osaka-Childの臨床心理士として、私たちは子どもの家庭学習をサポートし、個別に適した学習方法や戦略を提供します。子どもとその家族との協力を通じて、学習の成果を最大化し、不登校からの復学を支援します。
株式会社Osaka-Childの小中学高校生・発達障害の子どもの不登校復学支援内容:不登校の子どもの進学・キャリアデザインサポート


支援内容
1. カウンセリングによる自己イメージのリセット
2. 意識と覚醒の自然現象への共有
3. 好きなこと・得意なこと・使命感への気づき
4. 未来像のマインドからの発見
5. 未来像と現実の自己へのプログラミング
6. 自己内から具体的な人生設計
7. 誕生から死への人生軸への関わりと意識の促通
8. トレンド情報に流されない個人に合った生き方の習得
9. 努力せずありのままで成果が出るキャリアとプロセスの構築
10. 学校環境での失敗体験の再現化と捨てる作業
11. 世界を構造から見つけていくトレーナーとの共有
不登校の子どもの進学・キャリアデザインサポートの具体的なアプローチ
株式会社Osaka-Childでは、小中学高校生や発達障害の子どもの不登校復学支援の一環として、進学やキャリアデザインのサポートを行っています。以下に、具体的な支援内容を説明します。
1. カウンセリングによる自己イメージのリセット カウンセリングを通じて、子どもの自己イメージをリセットします。過去の失敗や困難な経験に縛られず、新たな可能性や自己評価を見つける支援を行います。
2. 意識と覚醒の自然現象への共有 子どもに対して、意識や覚醒の自然現象について共有し、自己の内面に目覚めるきっかけを与えます。具体的には、マインドフルネスや瞑想などの方法を取り入れ、子どもが内なる気づきや成長を促します。
3. 好きなこと・得意なこと・使命感への気づき 子どもが自分の好きなことや得意なこと、そして使命感を見つけるための支援を行います。興味や才能を引き出し、将来の方向性を探るための活動や自己探求のプロセスをサポートします。
4. 未来像のマインドからの発見 子どもが自分自身の未来像を持つことで、目標や希望を見つける手助けをします。未来を具体的にイメージすることで、自己の成長や進学・キャリアの方向性を見出すサポートを行います。
5. 未来像と現実の自己へのプログラミング 子どもが描いた未来像と現実の自己を結び付けるためのプログラミングをサポートします。具体的な目標設定や行動計画の策定、自己肯定感や自己効力感の醸成を通じて、子どもの進学やキャリアの実現を支援します。
6. 自己内から具体的な人生設計 子どもが自己内に持つ資源や価値観を活かし、具体的な人生設計を立てるサポートを行います。自己の内なる声や目標に基づき、将来の進路やキャリアの方向性を考えるプロセスを共に進めます。
7. 誕生から死への人生軸への関わりと意識の促通 子どもに対して、人生の意義や目的、誕生から死への人生軸について考える機会を提供します。自己の存在意義や時間の尊さを理解し、将来に向けた意識の促進を支援します。
8. トレンド情報に流されない個人に合った生き方の習得 子どもがトレンド情報や社会の期待に流されず、自己に合った生き方を見つけるための支援を行います。個別の特性や価値観を尊重し、自己を大切にする生き方の習得をサポートします。
9. 努力せずありのままで成果が出るキャリアとプロセスの構築 子どもが努力せずにありのままの自己で成果を出せるキャリアやプロセスの構築をサポートします。個々の能力や資質を活かし、自己の個性や魅力を最大限に生かした進学やキャリアの選択を支援します。
10. 学校環境での失敗体験の再現化と捨てる作業 学校環境での失敗体験を再現し、それらを手放すプロセスを支援します。過去のネガティブな体験やトラウマからの解放を促し、自己成長と前向きな展望を持つためのサポートを提供します。
11. 世界を構造から見つけていくトレーナーとの共有 子どもが世界の構造や社会の仕組みを理解し、自己の進学やキャリアの選択に生かすために、トレーナーとの共有を行います。具体的な情報や知識の提供、意義や意味の理解を通じて、子どもの進学やキャリアデザインに役立つサポートをします。
株式会社Osaka-Childの臨床心理士として、私たちは子どもの進学やキャリアデザインを支援し、自己の可能性や夢を追求するサポートを行います。子どもとその家族との協力を通じて、自己の価値を見出し、将来への道を切り拓くお手伝いをします。
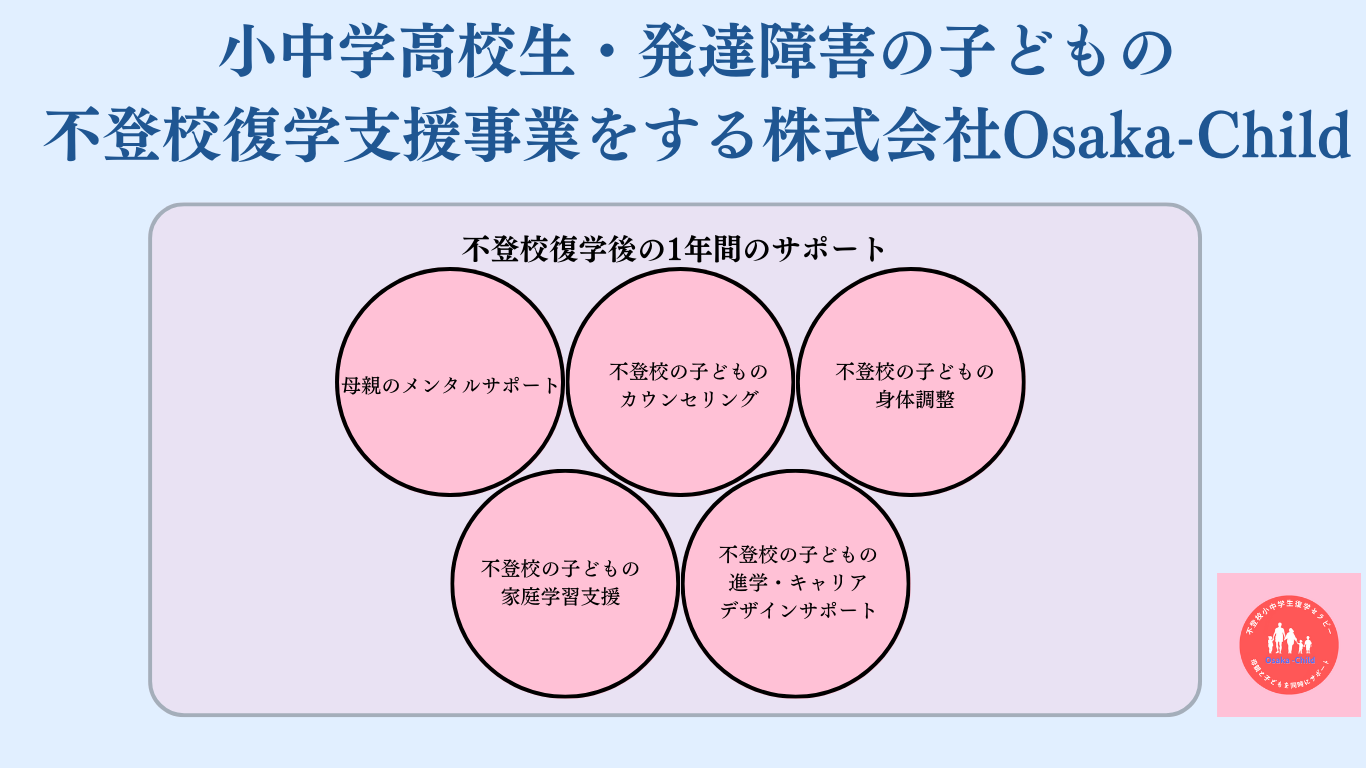
株式会社Osaka-Childの小中学高校生・発達障害の子どもの子どもの不登校復学支援内容:不登校復学後の1年間のサポート


支援内容
1. 復学後の学校との連携
2. 復学後の母親と子どものカウンセリングの実施
3. 復学後に生まれる諸問題の解決と実践
4. 復学後の生きづらさの軌道修正
5. 復学後の母親のメンタルサポートの継続
6. 復学後にぶつかる学校環境での負の体験への関わり
7. 母親に生まれる子どもへの過負荷の調整
8. 母親の人生サポートの継続による子どもの自由の解放
9. 復学後に生まれる母親と子どもへの不安の共有
不登校の子どもの進学・キャリアデザインサポートの具体的なアプローチ
株式会社Osaka-Childでは、小中学高校生や発達障害の子どもの不登校復学後の1年間にわたるサポートを提供しています。以下に、具体的な支援内容を説明します。
1. 復学後の学校との連携 子どもの復学後において、学校との綿密な連携を行います。学校とのコミュニケーションを円滑にし、子どもの学習状況や生活面でのサポートが必要な点を把握し、適切な支援策を立てるために協力します。
2. 復学後の母親と子どものカウンセリングの実施 復学後においても母親と子どものカウンセリングを実施し、お互いの心情や課題に対して向き合います。母親の支えや理解を促し、子どもの心理的な安定と学校生活への適応をサポートします。
3. 復学後に生まれる諸問題の解決と実践 復学後に生じる様々な問題や課題に対して、具体的な解決策を見つけて実践する支援を行います。学校生活や人間関係のトラブル、学習上の困難などに対して、子どもと母親の双方が適切に対処できるようにサポートします。
4. 復学後の生きづらさの軌道修正 復学後に感じる生きづらさや不安に対して、子どもの心理的な軌道修正を支援します。自己肯定感の向上や適切なストレス管理の方法を教えることで、子どもが学校での生活に前向きに取り組むことを支えます。
5. 復学後の母親のメンタルサポートの継続 母親のメンタルサポートを復学後も継続的に行います。母親が子どもの復学に伴うストレスや不安を抱える場合には、心理的な支えや情報提供を通じて、彼女の心の健康状態を維持し、子どもへのサポートを続けます。
6. 復学後にぶつかる学校環境での負の体験への関わり 復学後に学校環境での負の体験が生じた場合には、子どもがそれに適切に関わることができるようにサポートします。適切なコーピングスキルの習得や自己肯定感の強化を通じて、子どもが学校での困難に立ち向かう力を育みます。
7. 母親に生まれる子どもへの過負荷の調整 復学後において、母親が子どもに対して過度な負荷を感じる場合には、適切な調整を行います。母親の負担を軽減し、子どもとの関係性を健全に保ちながら、サポートのバランスを取ることが重要です。
8. 母親の人生サポートの継続による子どもの自由の解放 母親の人生全体にわたるサポートを継続し、彼女が自己の成長と発展に集中できる環境を整えます。母親の支えが安定することで、子どもはより自由に自己を表現し、学校生活を充実させることができます。
9. 復学後に生まれる母親と子どもへの不安の共有 復学後に母親と子どもが抱える不安や心配事に対して、お互いがそれを共有し、解消するための場を提供します。相互の理解を深め、不安を和らげることで、子どもの復学後の安定と成長をサポートします。
株式会社Osaka-Childの臨床心理士として、私たちは子どもの不登校復学後の1年間にわたり、学校との連携や心理的なサポートを通じて、子どもと母親の両方を支えます。子どもの安定した学校生活の確立と母親のメンタルヘルスの維持に注力し、一人ひとりのニーズに合わせたサポートを提供します。
まとめ:摂食障害とはココロと身体のバランス不良で生じる
摂食障害は、ココロと身体のバランスの崩れによって引き起こされる病気です。過食症や拒食症などの症状が現れ、食事や体重への異常なコントロールが見られます。このような状況下でOsaka-Childでは、専門の医師や心理カウンセラーによる総合的な治療とサポートを提供しています。心理療法や栄養指導、家族とのカウンセリングなどを通じて、個別のニーズに合わせた支援を行います。また、予防や啓発活動も行い、摂食障害の早期発見と適切な対応を促しています。Osaka-Childは、患者と家族の健康と幸福を最優先に考え、統合的なアプローチで摂食障害の克服をサポートします。
Osaka-Childは小学生・中学生の不登校のお子さまに対して最短復学支援を提供しています

株式会社Osaka-Childの支援内容とは
- 母親のメンタルサポート
- 不登校子どものカウンセリング
- 不登校子どもの身体調整
- 不登校子どもの家庭学習支援
- 不登校子どもの進学・キャリアデザインサポート
- 不登校復学後の1年間のサポート
不登校子どものカウンセリング Osaka-Childでは、専門のカウンセラーによる個別のカウンセリングを行い、不登校の原因や問題を解決するための支援を提供しています。不登校子どもの身体調整 心身共に健康であることは、不登校克服に不可欠な要素の1つです。Osaka-Childでは、体の不調を訴える子どもに対して、運動や栄養指導などの支援を提供しています。不登校子どもの家庭学習支援 学校に行けない状況であっても、家庭学習を続けることが重要です。 Osaka-Childでは、家庭学習の計画立案や実践支援を行い、学習習慣の維持や向上に貢献しています。不登校子どもの進学・キャリアデザインサポート 不登校期間中に進路について考えることは、将来の自分自身の希望や目標を明確にするためにも重要です。 Osaka-Childでは、進路相談や進学・就職に関する情報提供など、キャリアデザインに必要な支援を提供しています。不登校復学後の1年間のサポート 不登校克服後の生活は、新たな課題やストレスを伴うことがあります。Osaka-Childでは、不登校復学後の1年間にわたって、学校生活や社会生活のサポートを行っています
すでに診断済みの方も、そのまま詳細ページへ進めます。
あなたの心と体に合ったサポートを、今すぐ確認してみてください。











